Tumores de Pele em Cabeça e Pescoço
INTRODUÇÃO
Os tumores de pele são as neoplasias mais frequentes entre os brancos. A região de cabeça e pescoço, mais exposta aos raios solares, é a parte do corpo em que essas lesões são mais comuns. A incidência no Brasil é estimada em 116.500 casos novos em 2006, com aumento gradual no sexo feminino. O risco estimado é de 61 casos novos a cada 100.000 mulheres. Com maior população branca e sistema de notificação mais confiável, são diagnosticados nos Estados Unidos cerca de 1 milhão de casos por ano.
PRINCIPAIS TIPOS
Carcinoma Basocelular (CBC)
Presentes quase que somente em locais da pele com a presença de pelo, os carcinomas basocelulares são neoplasias derivadas da camada basal do epitélio, com baixíssimo potencial de metástase. Sua agressividade é local e sua principal morbidade está relacionada à invasão de outras estruturas.
Subtipos Histológicos
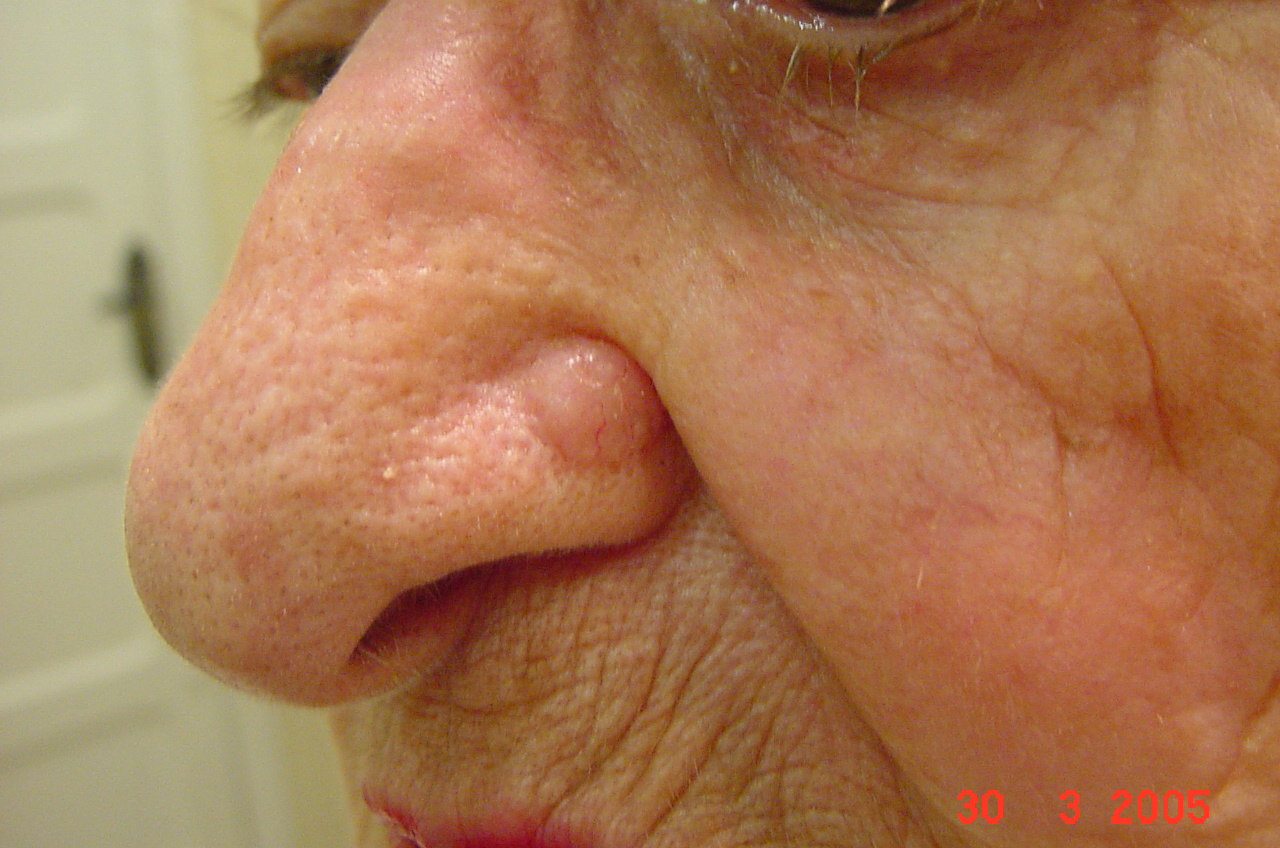
As características clínicas do subtipo mais frequente, o nodular (cerca de 70% dos CBC) são lesões sobrelevadas, róseas, com telangiectasias nas bordas, que são bem definidas (Figura 1).
Figura 1: Carcinoma basocelular nodular.
O tipo nodular pode ser pigmentado, apresentando, por vezes, diagnóstico diferencial difícil com melanoma (Figura 2).
Figura 2: Carcinoma basocelular nodular pigmentado.
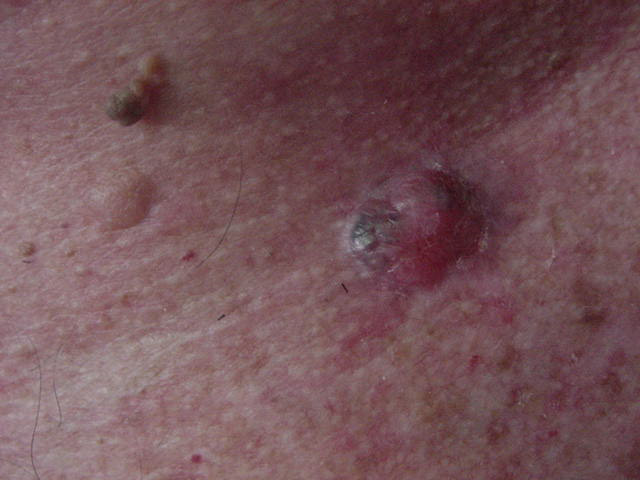
O carcinoma basocelular pode ainda apresentar-se ulcerado, como mostra a Figura 3.
Figura 3: Carcinoma basocelular ulcerado.
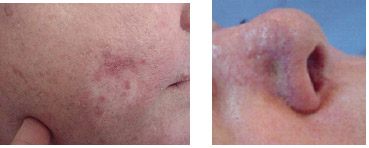
Os dois tipos menos frequentes e mais agressivos de carcinoma basocelular são o metatípico e o esclerodermiforme. O metatípico reúne características comuns aos carcinomas basocelular e espinocelular. O tipo esclerodermiforme aparece como uma placa branco-amarelada, escleroatrófica, de aspecto duro, liso, sem definição clara de bordas, podendo apresentar telangiectasias, lembrando esclerodermia (Figura 4).
Os locais mais comuns no segmento cervicofacial são nariz, pavilhão auricular e órbita.
Figura 4: Carcinoma basocelular tipo esclerodermiforme.
O diagnóstico é clínico e histopatológico. Em regiões onde a alteração cosmética decorrente da excisão da lesão for inaceitável, pode-se realizar biópsia incisional para confirmação diagnóstica antes da conduta definitiva. O tratamento de escolha deve ser a excisão com margem de segurança de
Os tumores mais avançados que necessitam de reconstrução cervicofacial elaborada são encaminhados ao Serviço de Cirurgia de Cabeça e Pescoço. As lesões que necessitam de abordagem neurocirúrgica combinada constituem, no Brasil, a maior indicação para cirurgias de base de crânio, diferente dos relatos internacionais.
As características que conferem maior agressividade ao carcinoma basocelular são:
idade de aparecimento abaixo de 40 anos;
subtipos histológicos como esclerodermiforme e metatípico;
localização sobre sítios de fusão embrionária como sulco nasogeniano;
recidiva local.
Não se indica rotineiramente esvaziamento cervical eletivo para carcinoma basocelular. As metástases são relatadas e estiveram presentes em 1,3% de nossa casuística de tumores agressivos.
Tratamento radioterápico não é rotina, principalmente se as margens de ressecção forem livres. A radioterapia pode ser indicada primariamente em situações em que a cirurgia não pode ser indicada, como em um paciente idoso com risco cirúrgico proibitivo.
Carcinoma Espinocelular (CEC)
Menos frequente que o basocelular, o carcinoma espinocelular representa cerca de 15% dos tumores malignos de pele e é a neoplasia de pele derivada da camada espinhosa do epitélio. Diferentemente do carcinoma basocelular, tem potencial metastático, sobretudo para linfonodos parotídeos e cervicais.
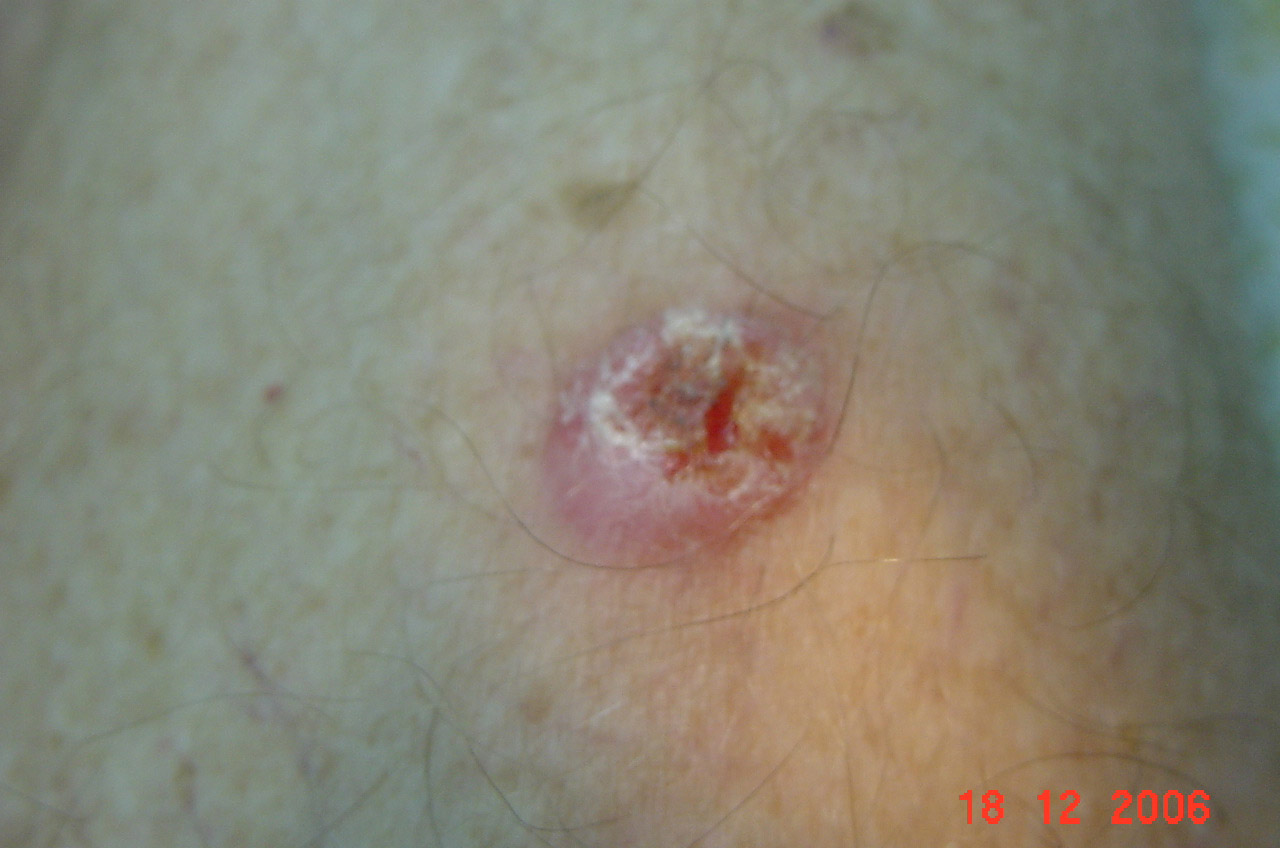
Clinicamente, trata-se de um nódulo que evolui para uma úlcera, com aspecto inflamatório ao seu redor. Seus limites são menos precisos que os do basocelular (Figura 5).
Figura 5: Carcinoma espinocelular.
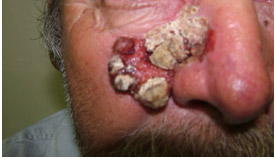
O diagnóstico clínico deve ser seguido por biópsia. Em casos de carcinomas espinocelulares extensos, a biópsia incisional deve ser realizada para o planejamento terapêutico, tendo em vista as possibilidades multidisciplinares de tratamento. Além do cirurgião de cabeça e pescoço, o cirurgião plástico, o psicólogo e o protetista maxilofacial devem trabalhar juntos na indicação do tratamento, principalmente se a neoplasia invadir planos profundos.
Muitas vezes o diagnóstico é feito tardiamente, com prejuízo importante para o tratamento, quase sempre mutilante. O exame anatomopatológico de congelação deve ser executado como rotina, na tentativa de se obter margens livres, e realizando ampliações sempre que necessário. Nem sempre, porém, isso é possível, e deve-se usar o bom senso em casos em que as mutilações são inaceitáveis – como os casos de invasão de duas órbitas. A reconstrução deve também fazer parte do planejamento pré-tratamento e há que se levar em conta as condições clínicas, já que os retalhos microcirúrgicos, muito versáteis e capazes de reconstruir virtualmente qualquer defeito, necessitam normalmente de longo tempo cirúrgico para sua execução.
Assim como no basocelular, o esvaziamento eletivo também não é indicação de rotina no carcinoma espinocelular, nem radioterapia pós-operatória, exceto na presença de metástase cervical ou margens comprometidas no exame anatomopatológico final.
Melanoma
O melanoma é um tumor de origem nos melanócitos, células derivadas da crista neural. Dos três tumores malignos, o melanoma é o menos frequente (5%), mas é o de maior mortalidade. Tem potencial de metastatização muito elevado, para linfonodos regionais e à distância.
Clinicamente, aparece como lesão pigmentada, escura (Figura 6) e seu diagnóstico clínico pode ser descrito pela regra mnemônica do ABCD:
A. Assimetria: quando dividida ao meio, não há duas metades iguais da lesão.
B. Bordas irregulares: as bordas da lesão não perfazem uma figura redonda, ou mesmo ovalada, e apresentam ângulos agudos.
C. Cores múltiplas: há mais de uma cor identificável na lesão.
D. Diâmetro maior de 7 mm.
Figura 6: Melanoma.
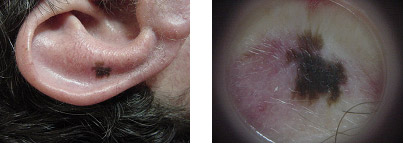
A dermatoscopia é um exame simples, realizado com um aparelho com luz polarizada, que aumenta a lesão em 10 vezes geralmente, e traz informações importantes para diagnóstico diferencial. Além de auxiliar no diagnóstico de lesões pigmentadas suspeitas, é especialmente útil em pacientes com múltiplas lesões e lesões em locais cuja biópsia possa trazer prejuízo estético importante (Figura 7).
Figura 7: Melanoma sob dermatoscopia.
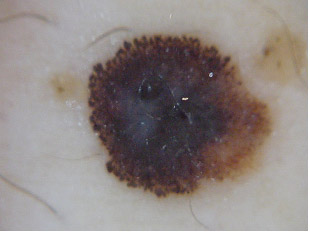
Há 4 principais tipos de melanoma:
1. Disseminativo superficial (Figura 8).
2. Nodular (Figura 9).
3. Lentigo maligno melanoma (Figura 10).
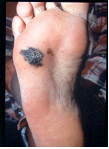
4. Acral lentiginoso (Figura 11).
Figura 8: Melanoma disseminativo superficial.
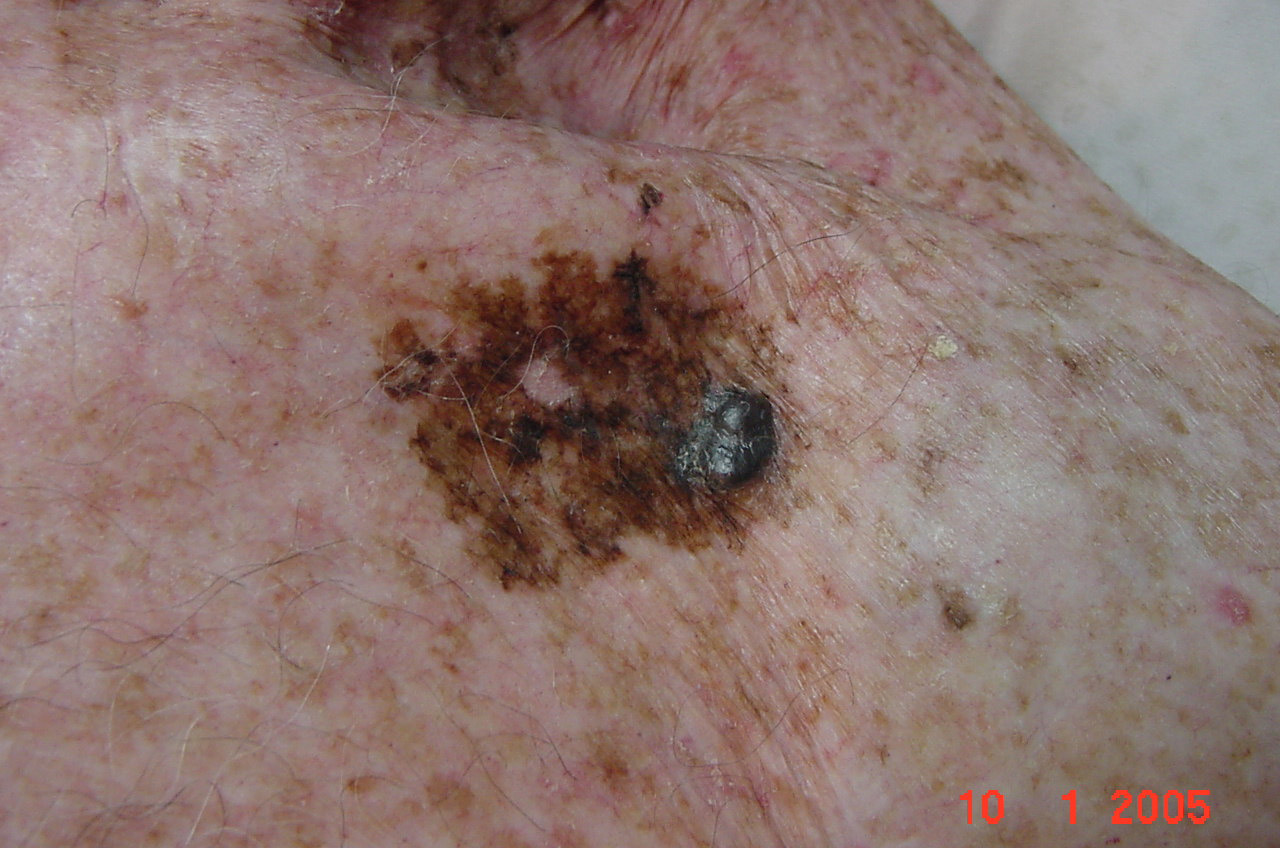
Figura 9: Melanoma nodular.
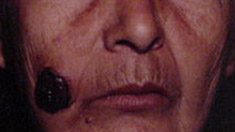
Figura 10: Melanoma tipo lentigo maligno melanoma.
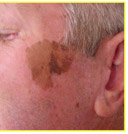
Figura 11: Melanoma tipo acral lentiginoso.
O diagnóstico de certeza é anatomopatológico. Sempre que possível, deve ser feita a biópsia excisional; em alguns casos de cabeça e pescoço, especialmente a face, a biópsia incisional pode ser realizada e, nestes casos, deve-se ter em vista que o melhor é realizar na região onde a lesão aparenta ter uma maior espessura.
O prognóstico do melanoma cutâneo está intimamente relacionado com a espessura da lesão em mm (índice de Breslow). A partir de 0,75 mm de Breslow, o potencial metastático do melanoma cresce exponencialmente e o tratamento subsequente depende dessa medida. Deve-se fazer ampliação de margem de acordo com a Tabela 1.
Tabela 1: Índice de Breslow
|
Espessura tumoral – Breslow (mm) |
Margem recomendada (cm) |
|
In situ |
0,5 a 1 |
|
0 a 1 |
1 |
|
1 a 2 |
1 ou 2* |
|
2 a 4 |
2 |
|
> 4 |
No mínimo 2 |
*1 cm em áreas restritas anatomicamente e 2 cm onde for possível maior ampliação.
Em melanomas in situ e com espessura inferior a
O tratamento do pescoço no melanoma é realizado de acordo com o Breslow, a presença de metástases palpáveis ou microscópicas e a posição da lesão. Quando já há metástases palpáveis, indica-se esvaziamento cervical dos 5 níveis de linfonodo como rotina. Quando o pescoço é negativo clinicamente e o melanoma é localizado exatamente sobre a região de drenagem linfática, como a região anterolateral do pescoço, o esvaziamento eletivo pode ser realizado. Nos outros casos, deve-se avaliar a indicação de biópsia do linfonodo sentinela (Figura 12), cujas indicações são:
melanoma com espessura acima de 0,75 mm de Breslow (ou < 0,75 mm se houver regressão ou ulceração);
sem metástases cervicais palpáveis;
não localizado sobre região de drenagem linfática.
Figura 12: Biópsia do linfonodo sentinela.
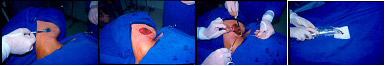
Se o linfonodo sentinela apresentar micrometástases, deve-se fazer o esvaziamento dos 5 níveis de linfonodos cervicais.
Após o tratamento cirúrgico do pescoço, os casos que apresentam macrometástases beneficiam-se de tratamento radioterápico.
Em casos de metástases à distância ou falha no controle local da doença sem possibilidade cirúrgica, deve ser avaliada a possibilidade de tratamento sistêmico. Nesse contexto, o agente quimioterápico mais usado é a dacarbazina. O agente imunoterápico que mostrou resultado objetivo como adjuvante no melanoma é o interferon em altas doses.
BIBLIOGRAFIA
1. Barton RM. Malignant tumors of the skin. In: Mathes SJ. Plastic surgery. Philadelphia: Saunders Elseviers; 2006.
2. Brasil. Ministério da Saúde. Instituto Nacional de Câncer (Inca). Estimativas da incidência e mortalidade por câncer. Rio de Janeiro: Inca; 2003.
3. Santos ABO, Loureiro V, Araújo-Filho VJF, Ferraz AR. Estudo epidemiológico de 230 casos de carcinoma basocelular agressivos em cabeça e pescoço. Rev Bras Cir Cabeça Pescoço. 36(4):230-3.
4. Oliveira IDA, Brunstein F, Minami E, Yojo LM, Andrade Filho EF, Ferreira LM. Neoplasias malignas de pele: análise epidemiológica de 1.242 pacientes operados. J Bras Med. 1996;71(2):61-3, 66.
5. Cernea CR, Dias FL, Lima RA, et al. Atypical facial access. An unusually high prevalence of use among patients with skull base tumors treated at 2 centers. Arch Otolaryngol Head Neck Surg. 2007;133(8):816-9.
6. Santos ABO, Santos IDAO. Melanoma em cabeça e pescoço. In: LP Kowalski, Parise Jr. O, Lehn C. Câncer de cabeça e pescoço. p.269-71.