Lesões traumáticas do joelho
As lesões traumáticas e suas consequências representam 80% das patologias do joelho. O sistema osteoligamentar, muito complexo e pouco elástico, é bastante submetido a traumas diretos e indiretos hoje em dia. Os acidentes automotivos e esportivos são os principais responsáveis pelas variadas lesões que a articulação do joelho sofre. Essa traumatologia, em constante progresso, forneceu um incentivo muito grande ao estudo da anatomofisiologia e da biomecânica do joelho. Para encontrar métodos de tratamento eficazes, é estudada cada vez mais a normalidade das funções ligamentar e osteoarticular. Portanto, esse capítulo inicia com a revisão dos conceitos anatômicos e biomecânicos do joelho.
Anatomofisiologia do joelho
Articulação femorotibial
O sistema ósseo do joelho determina seu alinhamento e absorve a carga axial. O terço distal do fêmur tem angulação em valgo, decorrente do fato de alinhar a cabeça femoral com o centro da articulação do joelho, respeitando a angulação formada pelo colo femoral e determinando o eixo mecânico do membro inferior. O terço proximal da tíbia apresenta angulação em varo, pois tem o comportamento de barra fixa nas duas extremidades submetida à compressão axial, que se deforma proximal e distalmente.
A articulação femorotibial deve ser paralela ao solo. Sendo assim, os desvios axiais estruturais, quando ocorrem, acentuam o varo da tíbia ou o valgo do fêmur. Tanto o fêmur como a tíbia possuem, próximo do joelho, as corticais anterior, medial e lateral muito delgadas, envolvendo uma grande massa de osso esponjoso. Essa estrutura, semelhante à do calcâneo, é muito eficiente na função de absorver e distribuir carga. Contudo, quando atingida por trauma, sua reconstrução é muito difícil. A articulação do fêmur com a tíbia é assimétrica, devido a sua incongruência óssea, sendo, portanto, instável.
O compartimento medial resulta da articulação do côndilo medial do fêmur em forma convexa com o côndilo medial da tíbia em forma côncava. O compartimento lateral é produto da articulação do côndilo lateral do fêmur em forma de esfera com o côndilo lateral da tíbia em forma convexa. Esse complexo articular, embora instável, permite que o joelho exerça a flexão-extensão associada às rotações externa e interna. Tal movimento ocorre pela estabilização do complexo medial, que funciona como eixo do movimento rotacional, e pela extrema mobilidade do côndilo lateral esférico do fêmur, que percorre, à semelhança de um limpador de pára-brisas, o côndilo lateral convexo da tíbia.
Articulação patelofemoral
A patela é um osso submetido a esforços de tração enormes; por isso somente dois terços de sua área têm superfície articular, o restante corresponde a zonas de inserções musculares em função dos esforços de tração. A superfície articular é multifacetada, sendo descritas até sete facetas. Isso se deve ao fato de a excursão ser feita em vários ângulos diferentes na sua relação com o fêmur, sendo mais por arrasto do que por congruência articular. Articula-se a tróclea femoral, que resulta de depressão entre os côndilos do fêmur.
Músculos e ligamentos
Esse conjunto articular, para se tornar eficiente e estável na transmissão da ação muscular, recebe várias inserções musculares e dispõe de diversos ligamentos. As inserções musculares do joelho são próximas ao fulcro do movimento, ou seja, da interlinha articular, o que resulta em enorme desvantagem mecânica em termos de momento de força. Tal desvantagem está expressa pela fortíssima massa muscular que movimenta a articulação, determinando, por sua ação, frequentes queixas de tendinites.
O sistema ligamentar deve ser compreendido de forma conjunta, mais pela sua função do que por sua descrição anatômica. Com base nisso, os ligamentos são separados, na articulação femorotibial, em centrais, periféricos e os da articulação patelofemoral.
Ligamentos da articulação femorotibial
Centrais. Englobam os ligamentos cruzados anterior (LCA) e posterior (LCP), os quais são os principais responsáveis pela estabilização no sentido ânteroposterior e auxiliam na estabilização medial e lateral. O LCA apresenta comportamento mecânico individualizado. Estudos demonstraram variações de 35 a 159 kgf para sua resistência máxima à tração. Ele é responsável por 85% da estabilização anterior do joelho. O LCP possui estrutura anatômica que sugere a existência de dois ligamentos ou pelo menos dois folhetos completamente distintos. Essas duas estruturas têm funções diferentes, pois uma está tensa em flexão e a outra, em extensão. O LCP tem como função impedir a posteriorização da tíbia em relação ao fêmur e, com isso, desempenha um importante papel no mecanismo desacelerador e frenador do joelho. Essa função estática é sinérgica à mesma função do quadríceps, que é o grande desacelerador e frenador dinâmico do joelho.
Segundo Hernandez (1994), não há diferença entre o comportamento mecânico das duas estruturas que compõem o LCP e o LCA no que diz respeito à resistência. Para alguns autores pode existir diferença no que se refere à elasticidade. O LCP é responsável por 95% da estabilização posterior do joelho.
Periféricos. São os principais responsáveis pela estabilidade medial, lateral e rotacional e auxiliam na estabilização ânteroposterior. O complexo medial é composto por dois folhetos: o superficial, que é mais delgado, e o profundo, mais espesso, dividido em menisco femoral e menisco tibial. O folheto superficial é mais elástico, podendo ocorrer lesão de um dos folhetos profundos, sem haver trauma no superficial.
O complexo medial é reforçado no canto pósteromedial pela inserção do músculo semimembranáceo, que forma o ligamento poplíteo oblíquo posterior. O complexo ligamentar lateral é resultado do espessamento da cápsula articular, reforçada pela fáscia lata e por um forte complexo ligamentar pósterolateral. Esse complexo, formado pelo ligamento colateral da fíbula, pelo tendão do músculo poplíteo e pelo ligamento arqueado, tem a importante função de limitar a rotação externa da tíbia em relação ao fêmur, além de, obviamente, ser um estabilizador lateral. Nessa região, ocorrem muitas variações anatômicas.
O complexo ligamentar lateral é o principal restritivo secundário da estabilização anterior e posterior do joelho. Como estabilizador secundário, é responsável por 58% da estabilidade anterior e por 64% da estabilidade posterior.
Unindo as estruturas ligamentares, ajustando e auxiliando a distribuição de carga das estruturas ósseas, há os meniscos. O menisco medial segue o comportamento do compartimento medial, sendo mais estável e menos móvel. O menisco lateral, à semelhança do compartimento lateral, é mais móvel. Os meniscos funcionam harmonicamente, embora sejam independentes. Essa complexa estrutura possibilita a estabilização em qualquer grau de movimento, pois tal mecanismo é o resultado da interação do sistema ligamentar estático com o sistema muscular dinâmico. Há certa simetria em todo o conjunto, representada no esquema proposto por Nicholas (1973).
Ligamentos da articulação patelofemoral
A partir da descrição de Warren e Marshall, em 1979, do ligamento patelofemoral medial (LPFM), houve mudança na compreensão da estabilidade da articulação patelofemoral. Após 1998, vários estudos a respeito desse ligamento foram iniciados, demonstrando que ele é o principal responsável pela estabilização da patela.
Com origem na borda súpero-medial da patela e na inserção no epicôndilo medial, o LPFM é o mais importante restritivo à lateralização da patela (Fig. 65.1). Suas relações com o músculo vasto medial explicam, a nosso ver, a importância desse músculo no mecanismo de estabilização da articulação patelofemoral (Fig. 65.2).
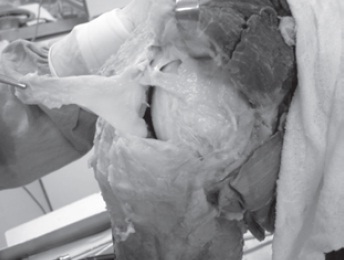
Fig. 65.1
LPFM desinserido no fêmur, demonstrando sua espessura e inserção na patela.
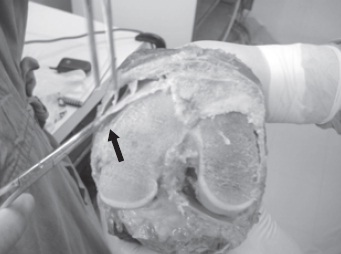
Fig. 65.2
LPFM e sua relação com o músculo vasto medial. É importante observar as traves de relação entre o músculo e o ligamento (seta).
Quadro clínico
O exame clínico do joelho em casos agudos é difícil e impreciso. Os sinais clínicos são, na maioria dos casos, negativos ou duvidosos. Abdalla (1994) demonstrou que, entre os portadores de hemartrose com lesão do LCA comprovada por artroscopia, apenas 26% tinham teste da gaveta anterior positivo e 40% apresentavam teste de Lachman positivo quando examinados sob anestesia. A avaliação inicial deve ser registrada para comparação posterior, que deve ocorrer em 4 a 5 dias após o trauma inicial. O exame deve seguir uma rotina, para evitar erros e permitir comparação.
História clínica
• Tipo de trauma. Os traumas axiais e angulares produzem fraturas com maior frequência, enquanto os traumas rotacionais provocam lesões meniscoligamentares, em especial do LCA. A lesão do LCP costuma ser causada por queda de joelho ou por trauma direto anterior com o joelho fletido.
• Aumento de volume. A hemartrose, ou seja, o derrame imediato por sangramento, acontece em 75% dos casos em consequência de lesão do LCA e associa-se a lesões meniscais ou osteocondrais em 50% das ocorrências. Nas luxações agudas, a hemartrose é muito frequente e, em geral, volumosa.
• Dor. A dor de início imediato precedida de estalido é comum nas lesões ligamentares. Se estas forem graves, em geral, doem pouco após o trauma inicial, devido ao extravasamento de líquido da articulação.
• Atitude após o trauma. A atitude em flexão é muito comum em lesões intrínsecas, ocorrendo, em geral, por espasmo muscular. Os desvios angulares são frequentes após fraturas.
Exame físico
A palpação demonstra os pontos dolorosos e a presença ou não de derrame articular. Os pontos dolorosos podem evidenciar geograficamente o sítio da lesão, porém são pouco específicos quanto ao diagnóstico etiológico da dor. É muito difícil distinguir entre desinserção ligamentar e lesão meniscal aguda.
• Manobras de estresse. Testam os ligamentos e, indiretamente, a superfície articular. A pesquisa é mais sensível no momento imediato do trauma inicial ou 2 a 3 dias após, pois o espasmo muscular dificulta a avaliação nas primeiras horas após a lesão.
• Teste de Lachman anterior e posterior. Com o joelho em flexão de 20 a 30o, é realizada tentativa de anteriorização ou posteriorização da tíbia em relação ao fêmur (Fig. 65.3).
• Teste da gaveta anterior e posterior. Com o joelho em flexão de 70o, é feita a análise da anteriorização ou da posteriorização da tíbia em relação ao fêmur (Fig. 65.4).
A positividade de tais testes indica lesão do LCA e/ou do LCP, porém a ausência de positividade não exclui a presença de lesão.
• Teste de estresse em varo ou valgo. Realizada em extensão e flexão de 30o (Fig. 65.5). A abertura em valgo/varo em 30° sem abertura em extensão demonstra lesão moderada do compartimento examinado. A ocorrência de positividade do teste em extensão indica lesão grave de todo o complexo analisado, com provável lesão do LCP. A presença de dor no ângulo da articulação (compartimento oposto ao testado) pode indicar fratura ou lesão meniscal.
• Testes rotacionais. Realizados por meio da rotação da tíbia em relação ao fêmur, associada à flexão-extensão.
Tais manobras sugerem presença de lesões meniscais ou osteocondrais no compartimento contrário ao sentido de rotação da tíbia. Fixando-se, com a mão do examinador, o pé do paciente na posição de rotação da tíbia em relação ao fêmur, a flexão e a extensão são realizadas (Fig. 65.6).
• Testes da integridade das aletas patelares. O estresse da aleta patelar medial, feito por meio da lateralização da rótula com o joelho em 5 a 10o de flexão, é fundamental como rotina de exame, pois a luxação aguda da patela comporta-se clinicamente como a maioria dos traumas do joelho no que se refere às informações da história clínica. A pesquisa de lesão da aleta medial e de eventual desinserção do vasto medial demonstra a luxação da patela, que é sempre no sentido lateral.
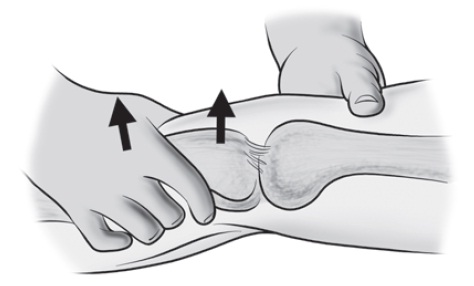
Fig. 65.3
Teste de Lachman.
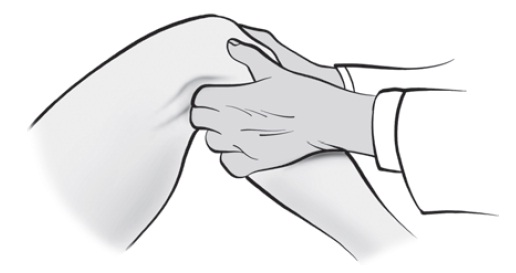
Fig. 65.4
Teste da gaveta anterior.
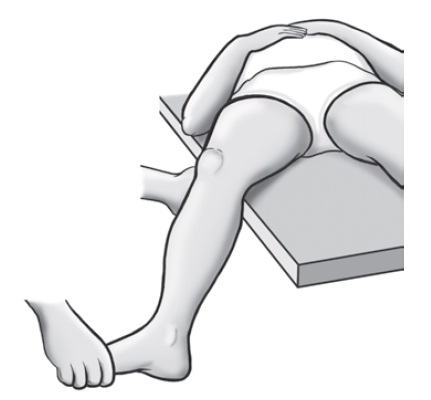
Fig. 65.5
Teste de estresse em valgo.
Exame radiográfico
O exame radiográfico inicial é muito importante para demonstrar eventuais fraturas ou arrancamentos ósseos. Pequenos arrancamentos ósseos marginais ao platô lateral (fratura de Second) indicam graves lesões ligamentares ânterolaterais (Fig. 65.7). As radiografias devem ser nas incidências de frente, perfil e axial da patela em 45o (axial de Hughston). Os afundamentos centrais do platô tibial e as fraturas osteocondrais não são visíveis no exame radiográfico convencional.
Podem ser realizadas radiografias em estresse anterior/ posterior ou lateral/medial para esclarecer eventuais dúvidas quanto a instabilidades ligamentares. Tais análises são muito dolorosas logo após o trauma, e o espasmo muscular pode mascarar o diagnóstico. A ressonância magnética nuclear (RMN) é o exame que melhores subsídios traz ao diagnóstico do joelho em casos agudos, permitindo visualizar lesões ligamentares, meniscais, fraturas osteocondrais, afundamentos do platô tibial e lesões das aletas patelares (Fig. 65.8), que não são visibilizadas em estudos radiográficos convencionais. Fraturas ocultas ao raio X são frequentes, sendo diagnosticadas apenas por RMN (Figs. 65.9 e 65.10).
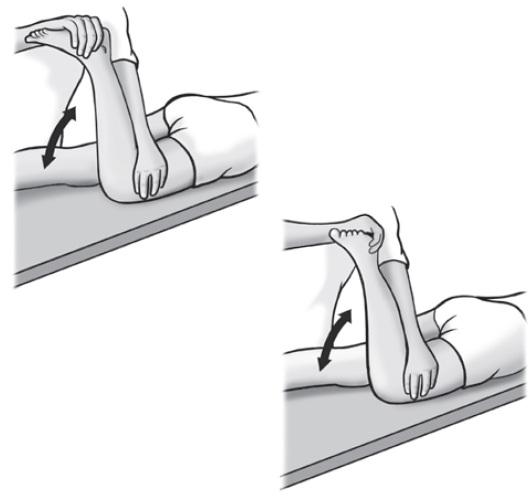
Fig. 65.6
Teste rotacional. Associando-se a rotação à flexão, há sensibilização do teste. A rotação externa testa o mesmo movimento interno.
Tratamento do joelho em casos agudos
O divisor de águas na conduta terapêutica é o exame clínico seguido da radiografia simples. A RMN, sempre que possível, deve ser realizada nos casos agudos, pois a incidência de lesões osteoarticulares é maior do que a detectada pelos métodos convencionais. Neste capítulo, são consideradas as hipóteses possíveis e as técnicas para reconstrução.
Entorse de joelho, sem hemartrose e sem sinal clínico de instabilidade. Realizar exame radiográfico convencional. É uma lesão leve, sem comprometimento da estabilidade do joelho. Utiliza-se o protocolo resumido na palavra “PREGO”, por 16 a 21 dias.
• Proteção: uso de muletas.
• Repouso: ausência de esforço sobre a articulação.
• Exercícios: iniciados imediatamente após o trauma, para a manutenção do tônus muscular.
• Gelo: em 3 a 4 sessões de 20 minutos, por 3 a 4 dias. O gelo, usado assim, tem a função de agir como analgésico e anti-inflamatório.
• Observação: é o acompanhamento do paciente. Como já relatado, os sinais clínicos podem se tornar positivos durante a evolução, após cessar o espasmo da musculatura.
Os pacientes devem ser acompanhados, já que aproximadamente metade das lesões agudas do LCA não produz hemartrose.
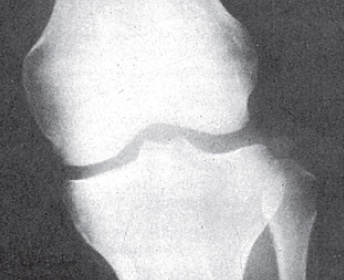
Fig. 65.7
Fratura de Second. Há um pequeno arrancamento ósseo na região do platô lateral.
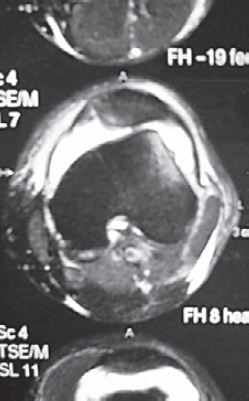
Fig. 65.8
Imagem de RMN com sinal de rotura da aleta patelar medial e contusão óssea do côndilo lateral do fêmur por luxação da patela.
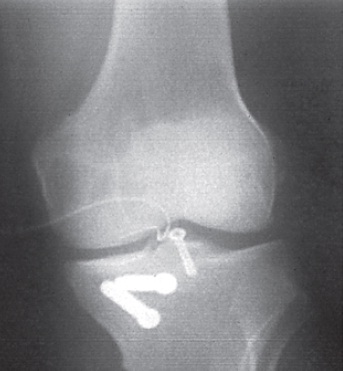
Fig. 65.9
Raio X de joelho na incidência de frente sem sinais de fratura.
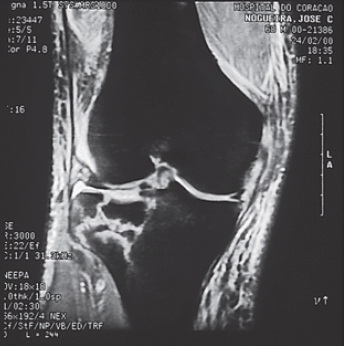
Fig. 65.10
RMN do mesmo paciente da Figura 65.7, demonstrando traço de fratura intra-articular.
Entorse de joelho com hemartrose e sem sinais clínicos de instabilidade. Realizar exame radiográfico convencional. Sabe-se que 75% das hemartroses indicam lesão do LCA, associada, na metade dos casos, com lesão meniscal ou osteocondral. Neste capítulo, são abordados os aspectos referentes à lesão do LCA. O tratamento das lesões intrínsecas será considerado em item específico.
Estudos para determinar a evolução para instabilidade anterior, a partir da lesão isolada do LCA, indicam como fatores de risco:
• Atividade esportiva. Os pacientes em atividade esportiva evoluíram duas vezes mais para instabilidade anterior do que aqueles que praticavam esportes de forma esporádica.
• Intercôndilo estreito. Dividindo-se a medida de abertura do intercôndilo (a qual é determinada por radiografia que possibilite a visualização do túnel intercondilar) pela largura dos côndilos (definida no nível da inserção do músculo poplíteo), obtém-se o índice intercondilar de Souryat e colaboradores (apud Rezende et al., 1994). Nos pacientes com índices menores de 0,2, a possibilidade de evolução para instabilidade anterior, a partir da lesão isolada do LCA, é muito maior.
• Varismo do joelho. Noyes, Barber e Simon (1993) determinaram que portadores de lesão do LCA e varismo evoluem com maior frequência para instabilidade anterior.
A indicação ou não de tratamento cirúrgico ou de análise por artroscopia ou RMN deve ser feita considerando-se tais fatores e o acompanhamento clínico. Nos casos submetidos a artroscopia, pode-se utilizar um critério mais preciso de indicação ou não para a reparação das lesões de LCA. Abdalla (1994) demonstrou que os portadores de lesão do LCA com extensa lesão da membrana sinovial têm possibilidade muito maior de evoluir para instabilidade anterior. De qualquer forma, para os portadores dessas lesões, a conduta inicial é o protocolo PREGO, e, nos casos selecionados, a reconstrução do LCA é feita segundo as técnicas que serão descritas mais adiante neste texto.
Entorse do joelho com sinais clínicos de instabilidade medial ou lateral, sem hemartrose. Exame radiográfico convencional. Nos pacientes afetados, ocorre lesão moderada dos complexos ligamentares periféricos, sem comprometimento dos componentes centrais. É indicado o protoclo PREGO por 21 dias.
Entorse do joelho com sinais clínicos de instabilidade em varo ou valgo, com hemartrose. Exame radiográfico em busca de sinais de fratura ou de afundamento do platô tibial. O tratamento das fraturas do platô tibial será abordado mais adiante neste capítulo.
Entorse do joelho com hemartrose e sinal clínico de instabilidade anterior. Exame radiográfico convencional. Nos pacientes com tal condição, há sinais de lesão do LCA já com instabilidade manifestada. São indicados o protocolo PREGO por 21 dias e a reconstrução do LCA, com base na técnica que será descrita mais adiante.
Entorse do joelho com ou sem hemartrose e com sinais de instabilidade posterior. Exame radiográfico convencional ou com sinais de arrancamento do LCP. As duas condições possíveis são decorrentes de posteriorização, seja ela passiva ou não. Nos casos de lesão do LCP sem posteriorizacão passiva, utiliza-se o protocolo PREGO e observa-se a evolução dos pacientes. Naqueles com posteriorização passiva, a indicação de reconstrução ou reinserção do LCP é necessária. O diagnóstico tardio de instabilidade posterior costuma ser confundido com instabilidade anterior. A RMN não ajuda muito, pois o LCP cicatriza, e são visualizadas imagens de integridade em ligamentos alongados (Figs. 65.11 e 65.12).
Lesões do aparelho extensor. As luxações da patela, sobretudo as agudas, são de difícil diagnóstico clínico. Como consequência, são negligenciadas. O sinal clínico frequente é a hemartrose com dores na aleta medial. A palpação da aleta e a tentativa de lateralização da patela produzem dor. O exame radiográfico pode demonstrar pequenos arrancamentos ósseos na faceta medial. Fraturas marginais podem acompanhar as luxações (Fig. 65.8).
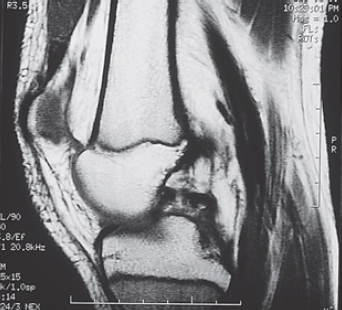
Fig. 65.11
Sequela de lesão do LCP evidenciando integridade na RMN.
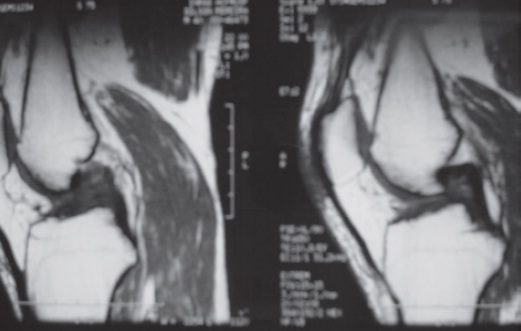
Fig. 65.12
RMN do joelho demonstrando o LCP alongado, em caso de lesão nesse ligamento.
Lesões complexas do joelho. Nesse grupo, são incluídas as instabilidades complexas associadas ou não a fraturas do platô tibial. Inicialmente, são consideradas as instabilidades complexas. As fraturas do platô serão descritas mais adiante. As lesões ligamentares complexas do joelho ocorrem por comprometimento dos complexos ligamentares periféricos associado a lesões de um ou dos dois ligamentos centrais. Em tais situações, o correto é a reconstrução de todas as estruturas comprometidas, utilizando todos os recursos cirúrgicos.
Tratamento das lesões ligamentares agudas
Reconstrução do LCA
A sutura ou reinserção do LCA não possibilitam resultados satisfatórios. O tratamento da lesão aguda do LCA é feito pela substituição desse ligamento por enxerto tendíneo. A cirurgia pode ser realizada por via artroscópica ou por via aberta e consiste em inserir o enxerto tendíneo em túneis ósseos perfurados exatamente nos pontos de inserção do LCA na tíbia e no fêmur. O posicionamento dos túneis pode ser feito com o uso de guias ou por visão direta.
É possível empregar, entre outros, dois tipos de enxerto tendíneo: o terço médio do tendão patelar com fragmento ósseo da tíbia e da patela e os tendões flexores grácil e semitendíneo ou semitendíneo triplo (3ST).
O terço médio do tendão da patela (TP) é utilizado em alguns casos, com resultados testados por décadas. O procedimento deve ser realizado sempre 15 a 21 dias após o trauma, para evitar artrofibrose, muito mais frequente nas cirurgias feitas sob regime de urgência. A fixação do enxerto pode ser realizada utilizando-se parafusos de interferência, que são posicionados entre a parede do túnel ósseo e o fragmento ósseo do enxerto, ou por amarria do fragmento ósseo a parafuso na tíbia ou no fêmur (Fig. 65.13).
O uso dos tendões flexores tem aumentado, ressurgindo a partir de estudos da década de 1970. O melhor desenvolvimento dos sistemas de fixação possibilitou novos estudos com os tendões flexores.
A menor agressividade do procedimento cirúrgico, especialmente em joelho traumatizado, tem possibilitado reabilitação mais rápida, sem prejuízo da resistência. São utilizadas, também, a fixação femoral com Endobutton® (Fig. 65.14) e a fixação tibial com parafuso de interferência absorvível (Fig. 65.15). Esta é, hoje, nossa técnica de eleição, já testada em alguns estudos comparativos.
Reconstrução do LCP
Nos casos agudos, a reconstrução do LCP deve ser feita sempre que não houver desinserção com fragmento ósseo. Na presença de fragmento ósseo, a reinserção é feita com material de síntese, por via de acesso posterior que aborde a cápsula posterior entre as cabeças medial e lateral do músculo gastrocnêmio. Em lesão na substância do LCP, a reconstrução segue os mesmos moldes da reconstrução do LCA, ou seja, a recomposição com tendões. A reconstrução com tendão da patela é clássica e adota os mesmos princípios descritos para a recomposição do LCA.
No caso de reconstrução com tendões flexores, são utilizados dois tendões flexores duplos, fornecendo conformação quádrupla, fixando-os com parafusos de interferência absorvível tanto no fêmur como na tíbia. Emprega-se a conformação quádrupla pelas seguintes razões:
• A retirada de dois tendões flexores não favorece o desenvolvimento dinâmico da instabilidade posterior, pois o quadríceps é o agonista do LCP, impedindo a posteriorização.
• O percurso desde o início do túnel tibial até o final do túnel femoral é maior na reconstrução do LCP.
• Nos casos com indicação cirúrgica, há força de posteriorização passiva, que deve ser neutralizada, exigindo conformação mais resistente.
Reconstrução simultânea do LCA e do LCP
Sempre que houver condições técnicas, deve-se realizar essas reconstruções. Na presença de algum impedimento para a reconstrução simultânea, faz-se a reconstrução do LCP. A associação das técnicas com tendão da patela e tendões flexores permite a reconstrução adequada. Pode-se utilizar a opção de associar o tendão do quadríceps e o tendão da patela em uma única retirada. Divide-se o fragmento patelar ao meio e utiliza-se o tendão do quadríceps para a reconstrução do LCP e o tendão da patela para a recomposição do LCA (Fig. 65.16).
O uso de enxertos homólogos, de banco, é ideal para a reconstrução de lesões complexas, por ser uma técnica menos agressiva em joelhos já bastante traumatizados.
Reconstrução das lesões periféricas
As lesões periféricas devem ser cuidadosamente diagnosticadas na via de acesso. Todas as incisões de abordagem devem ser paralelas ao eixo da perna, evitando a secção de estruturas ainda íntegras. Uma vez reconhecido o sítio da lesão, que, na maioria das vezes, é distal, a reconstrução dáse por sutura simples ou por reinserção óssea, dependendo do local da lesão.
• Reconstrução por sutura simples. Repara-se a lesão com pontos separados, evitando encurtar os tecidos suturados.
• Reconstrução por reinserção óssea. Por meio de fios de Kirschner, perfurados na extremidade, são feitos túneis ósseos na região de reinserção, sendo fixados ao osso. Dessa forma, a cápsula é desinserida (Fig. 65.17).
Reconstrução das lesões complexas
Na reconstrução das lesões complexas, utilizam-se as técnicas já citadas, seguindo esta hierarquia:
• Inicialmente, reconstroem-se as lesões centrais, sendo que a lesão do LCP deve ser reconstituída antes da lesão do LCA.
• Antes de realizar a fixação das lesões centrais, reparamse, com pontos separados ou fios de reinserção óssea, todas as lesões periféricas.
• Fixam-se as lesões centrais e, finalmente, as periféricas.
As suturas e as reinserções devem ser feitas de forma que não haja limitação ao movimento articular e que a estabilidade seja restabelecida. O aspecto final será definitivo, pois a expectativa de que qualquer tipo de fibrose possa vir a corrigir falhas na reconstrução é falsa.
Reconstrução na luxação aguda da patela
A desinserção do LFPM pode ocorrer em sua inserção femoral ou tibial. Em alguns casos, a lesão acontece na substância do ligamento. A desinserção no fêmur deve ser corrigida pela reinserção por sutura ou por âncoras de fixação (Fig. 65.18). A reinserção na patela pode ser feita com sutura por via artroscópica (Fig. 65.19) ou por meio de uma artrotomia medial. Nos casos de lesão na substância, o ligamento deve ser reconstruído. Utiliza-se a técnica com o terço medial do tendão da patela (Fig. 65.20A e B).
Tratamento das lesões intrínsecas agudas do joelho
Lesões meniscais
As lesões meniscais agudas são de diagnóstico difícil. Raramente, são lesões isoladas, estando, em geral, associadas a algum grau de lesão ligamentar. Decorrem de traumas rotacionais ou da associação destes com traumas axiais, seguidos de dor e de atitude em flexão. O derrame articular tardio é mais frequente do que a hemartrose. O exame clínico inicial é complexo, pois a atitude antálgica impede os movimentos de flexão associados à rotação. O protocolo PREGO deve ser utilizado inicialmente, e a observação clínica orienta a evolução diagnóstica e terapêutica. As lesões agudas isoladas ou associadas às lesões ligamentares devem ser tratadas por sutura ou ressecção de fragmentos soltos.
Sutura meniscal
A sutura meniscal está indicada nas lesões do terço periférico do menisco em joelhos estáveis ou que serão estabilizados. Há várias técnicas para a sutura, mas é preferível o método de dentro para fora.
Técnica
Sob artroscopia ou artrotomia, visualiza-se a área lesada e, com o auxílio de um fio de Kirschner furado ou de agulhas específicas, introduz-se o fio inabsorvível. A saída do fio deve ser observada por visão direta, através de incisão feita na pele da região posterior. Os nós são feitos junto à cápsula, sob visão direta (Fig. 65.21).
Ressecção de fragmentos
Sob artroscopia ou artrotomia, visibiliza-se o menisco, e a área lesada é ressecada de forma a retificar o desenho meniscal (Fig. 65.22).
Lesões osteocondrais
As lesões osteocondrais traumáticas têm assumido importância progressivamente maior com a evolução dos meios diagnósticos. A RMN demonstrou incidência próxima a 80% de lesões osteocondrais traumáticas nos portadores de hemartrose com lesão aguda do LCA. Esses mesmos pacientes, submetidos a artroscopia, apresentam incidência de 20% de lesões visíveis. Provavelmente, a alta incidência de artrose em portadores de lesão do LCA esteja relacionada às lesões osteocondrais traumáticas. Pode-se considerar dois tipos de lesões osteocondrais traumáticas: por impacção e por destaque.
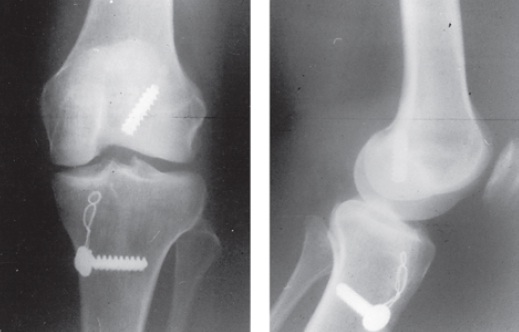
Fig. 65.13
Parafuso de interferência no túnel femoral e amarria a parafuso esponjoso na tíbia.
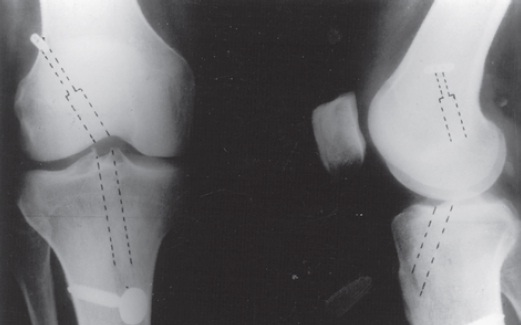
Fig. 65.14
Endobutton® fixando o tendão do músculo semitendíneo triplo.
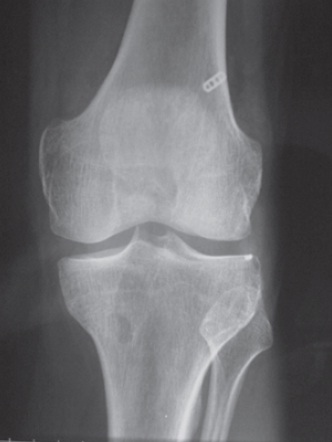
Fig. 65.15
Radiografia de frente do joelho apresentando Endobutton® no fêmur e orifício de parafuso de interferência na tíbia.
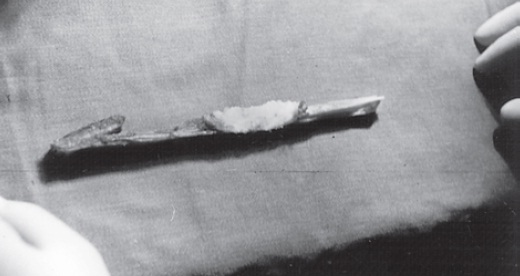
Fig. 65.16
Enxerto de tendão do quadríceps e ligamento da patela. A divisão ao meio da parte referente à patela permite o uso de dois enxertos.
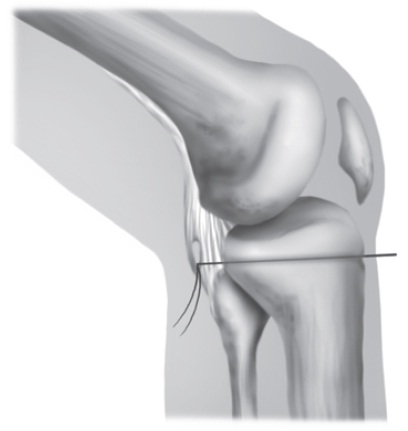
Fig. 65.17
Reinserção transóssea da cápsula posterior.
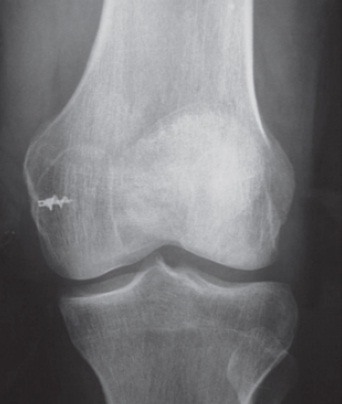
Fig. 65.18
Inserção do LFPM no epcôndilo medial com âncora metálica.
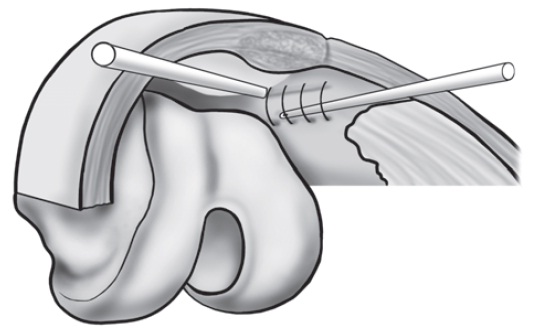
Fig. 65.19
Reinserção do LFPM na patela.
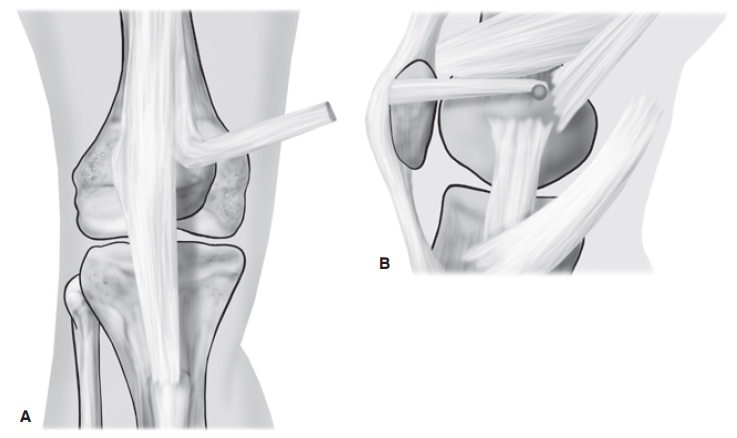
Fig. 65.20
(A) Retirada de enxerto do terço medial do tendão da patela.
(B) Inserção do enxerto no epicôndilo do fêmur.
Lesões osteocondrais por impacção
São muito frequentes nas lesões agudas do LCA. Ocorrem, na maioria dos casos, no fêmur. Não se conhece ainda o real significado dessas lesões e, como são estáveis, não são submetidas a procedimento terapêutico.
A ocorrência de lesões por impacção na tíbia, em que se consideram os afundamentos do platô tibial, tem merecido maior atenção. Nos casos de afundamentos de até 0,5 cm, a carga é retirada por seis semanas, orientando o uso de muletas. Nas seis semanas seguintes, a descarga parcial é permitida ainda com muletas. Após 12 semanas, é instituído o retorno progressivo às atividades anteriores ao trauma. Nos casos de afundamentos maiores de 0,5 cm, indica-se o levantamento sob controle radioscópico.
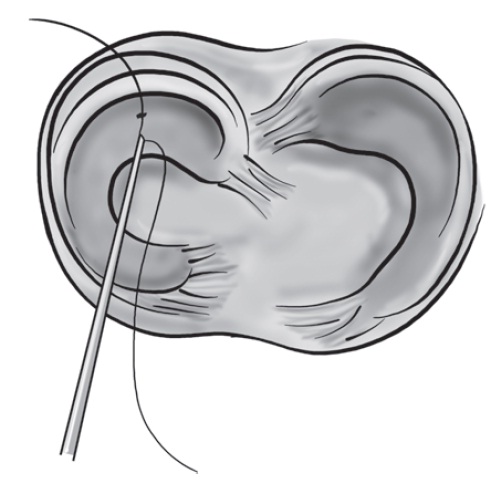
Fig. 65.21
Técnica de sutura meniscal com fio de Kirschner furado.
Fig. 65.22
Corno posterior do menisco medial retirado e retificado.
Técnica
• Posicionar o paciente em mesa ortopédica sob tração.
• Executar incisão no terço médio distal da perna, do lado
oposto à lesão.
• Executar perfuração da cortical tibial.
• Introduzir batedor de ponta romba, sob visão radioscópica, em direção ao platô comprometido.
• Fazer artroscopia ou artrotomia para visualização da área afundada.
• Elevar a área afundada com o batedor, sob visão direta e radioscópica.
• Fixar com barra de compressão.
O acompanhamento pós-operatório consiste em estimular a movimentação e retirar a carga por 12 semanas (Fig. 65.23).
Lesões osteocondrais por destaque de fragmento
A camada acometida pela lesão depende da idade do paciente. Nos jovens, em geral, ocorre lesão envolvendo o osso subcondral, pois este não está suficientemente desenvolvido. Nos pacientes com mais de 30 anos, o osso subcondral adquire resistência progressivamente maior, e o destaque condral é a lesão mais frequente. O tratamento depende do tipo de fragmento. Nos fragmentos condrais ou osteocondrais de até 1 cm, sua retirada permite cicatrização da região em 90 dias. A liberação para carga pode ser imediata. Todavia, o paciente deve evitar movimentos bruscos de rotação ou atividades físicas mais intensas. Nos fragmentos osteocondrais maiores de 1 cm, a fixação com fios de Kirschner rosqueados pode ser feita por artroscopia ou artrotomia. Os fios devem emergir na cortical do côndilo femoral para facilitar a retirada. O uso de parafusos absorvíveis, sem a cabeça, quando disponíveis, também é indicado.
Nos casos de impossibilidade de fixação do fragmento, nas lesões osteocondrais maiores de 1 cm, deve ser considerado o enxerto osteocondral. Esse enxerto é feito com fragmento osteocondral retirado de zonas de não apoio transplantado para a área de lesão (Fig. 65.24). Tal técnica é denominada mosaicoplastia.
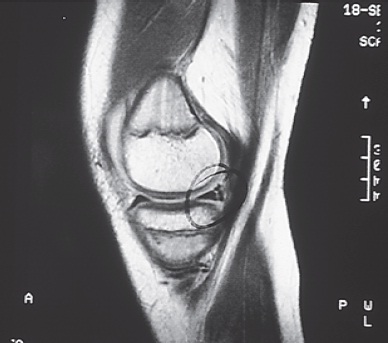
Fig. 65.23
RMN com imagem do corno posterior do meniso medial.
Fraturas da patela
A patela é o maior osso sesamoide do corpo, com seu centro de ossificação surgindo entre o segundo e o terceiro anos de vida ou, eventualmente, mais tarde. Em alguns casos, apresenta centro de ossificação secundário (patela bipartida). Tendo formato triangular com o ápice voltado para baixo, recebe inserções dos componentes do quadríceps, que também a recobrem e formam o ligamento da patela, que se origina no polo inferior desse osso.
Sua disposição anatômica favorece mecanicamente a função do quadríceps. Sua face articular apresenta a cartila gem mais espessa do corpo humano e, durante a flexão-extensão, transmite ao seu ligamento e à superfície anterior do fêmur distal (tróclea) a força gerada no quadríceps. Sua vascularização vem de ramos das artérias superiores, média e inferiores do joelho, que penetram em sua porção central e em seu polo inferior, fato considerável na gênese da necrose avascular. Sua significância foi muito discutida na literatura, havendo alguns que a consideram sem valor funcional e outros que enfatizam a necessidade de sua reconstrução e preservação, devido a sua importância para o aparelho extensor.
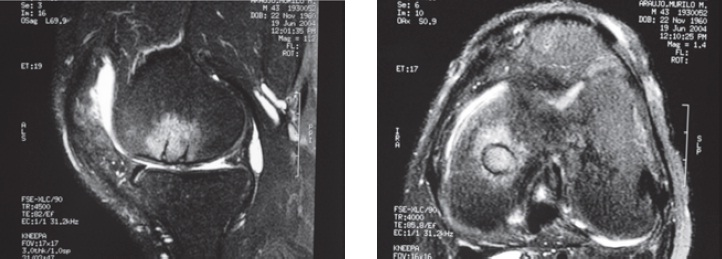
Fig. 65.24
RMN demonstrando enxerto, do tipo mosaicoplastia, no côndilo medial do fêmur.
Mecanismo de trauma e classificação
Há dois mecanismos frequentes de lesão na patela. O primeiro, devido a sua posição extremamente superficial na face anterior do joelho, é o trauma direto, muitas vezes com alguma lesão de pele associada. O segundo é o trauma indireto por tração violenta do aparelho extensor do joelho (Fig. 65.25). A existência de desvio ou não depende do grau de lesão de partes moles de tal aparelho.
A classificação das fraturas da patela depende, basicamente, do traço de fratura e da ocorrência ou não de desvio. As fraturas são divididas em transversas, longitudinais, cominutivas e osteocondrais. As transversas são as mais comuns, ocorrendo com mais frequência na porção média ou distal. Todas elas são divididas em fraturas com ou sem desvio. Correspondem a cerca de 1% de todas as fraturas do corpo, com maior incidência entre os 20 e os 50 anos de idade.
Diagnóstico
Clinicamente, o diagnóstico de fratura da patela é realizado pela história de trauma direto ou de flexão violenta do joelho, seguidos de dor, edema e limitação, em grau variável, da capacidade de extensão do joelho. A disposição anatômica da patela costuma permitir boa avaliação mediante inspeção e palpação. A presença de edema ou de hemartrose também sugere fratura. Durante a avaliação inicial, é de extrema importância que se caracterize ou não a capacidade de extensão ativa do joelho contra a resistência da gravidade. Eventualmente, pode ser necessária a infiltração intra-articular de anestésico local para a observação. O exame radiográfico é fundamental para o diagnóstico, devendo ser realizado nas posições de frente e de perfil, com flexão moderada, e, quando possível, na incidência axial, que permite a visualização de fraturas longitudinais. Raramente são indicados outros exames, exceto para identificação de fraturas osteocondrais, em que a artrografia, a TC e a RMN contribuem para o diagnóstico.
Tratamento
Ao se instituir o tratamento para fratura da patela, os objetivos do ortopedista devem ser restabelecer ao máximo a função do aparelho extensor e minimizar a possibilidade de complicações. O tratamento conservador está indicado para fraturas que não apresentem desvio significativo (2 a 4 mm) e em que o aparelho extensor do joelho esteja preservado.
Na vigência de hemartrose ou de hematoma significativo, deve-se realizar punção, seguida de imobilização com perneira gessada ou órtese em extensão do joelho, por 4 a 6 semanas. Desde que a dor permita, o paciente pode receber carga progressiva no membro inferior e realizar exercícios isométricos para a musculatura da coxa.
Nos demais casos, o tratamento indicado é o cirúrgico. Ainda que seja tradicionalmente realizado por acesso anterior transverso ao joelho, em nossa opinião, o acesso longitudinal mediano é preferível, em função de futuras intervenções (retirada de síntese ou artroplastias). O tratamento cirúrgico também está indicado quando existem desvios na superfície articular além de 2 mm.
Os principais procedimentos cirúrgicos realizados são a osteossíntese e as patelectomias parcial e total. Entre as técnicas de osteossíntese, a cerclagem simples ou dupla dos fragmentos é o método clássico. A utilização de fios ou parafusos associados à cerclagem é muito frequente, sendo que o método de cerclagem preconizado pelo Grupo AO (Fig. 65.26) é um dos mais populares (banda de tensão AO). A fixação interfragmentária simples com parafusos também pode ser realizada, embora nem sempre permita boa estabilização dos fragmentos (Fig. 65.27). Em alguns casos com cominuição moderada entre dois fragmentos maiores, podem ser realizadas a ressecção da cominuição central e a aproximação dos fragmentos maiores. A mobilização precoce é extremamente importante na recuperação funcional dos pacientes.
Em casos de cominuição parcial e de impossibilidade de redução da superfície articular ou na presença de pequenos fragmentos, a patelectomia parcial pode ser indicada. O tendão a ser reinserido deve ser posicionado o mais próximo possível da superfície articular para impedir uma báscula do fragmento residual no sentido intra-articular.
A patelectomia total está reservada apenas para casos de cominuição com desvio, sem presença de fragmento maior que permita a osteossíntese ou a realização de patelectomia parcial. O objetivo do tratamento das fraturas é restabelecer ao máximo a anatomia e a função normais. A falta da patela compromete, segundo alguns autores, a função do aparelho extensor do joelho. Ainda que determinados trabalhos recentes mostrem resultados satisfatórios para a patelectomia total, em nossa opinião, a máxima preservação do aparelho extensor deve ser o objetivo da cirurgia nas fraturas da patela.
Em todos os tratamentos cirúrgicos, a reparação das partes moles do aparelho extensor é fundamental para a boa evolução dos casos, assim como a maior mobilização possível, dentro das particularidades de cada situação. Após a osteossíntese e a reparação das partes moles, é recomendável a realização de flexão progressiva e cuidadosa do joelho, para que se observe até que grau ele pode ser flexionado no pósoperatório sem comprometer a redução alcançada.
A maioria dos casos de fratura da patela apresenta bom prognóstico, desde que a mobilização do joelho seja iniciada o mais precocemente possível. A perda de redução com afastamento dos fragmentos pode acontecer nos casos em que a fixação interna não foi adequada. Já a limitação da flexão ocorre nos casos cujo período de imobilização tenha sido prolongado (mais de oito semanas). Há possibilidade de necrose avascular, a qual é identificada entre um e dois meses após a fratura. O fragmento necrótico não deve ser retirado, podendo acontecer a revascularização do fragmento após alguns anos. Alterações osteoartríticas da articulação patelofemoral podem ocorrer em 50% dos casos. A exemplo das demais fraturas, podem estar presentes infecção da ferida e pseudo-artrose.
Fraturas do platô tibial
A diversidade, a complexidade e a dificuldade de tratamento das fraturas do terço proximal da tíbia fazem dessa condição um dos assuntos mais desafiadores da traumatologia. Para que se tenha ideia das várias opiniões a respeito do assunto, basta observar as diferentes classificações propostas para as fraturas dessa região. Tais fraturas podem ser agrupadas em duas categorias principais: articulares e extra-articulares. As fraturas do platô tibial são aquelas que acometem a superfície articular.
O conhecimento da anatomia do terço proximal da tíbia e do joelho é fundamental na interpretação radiográfica e no tratamento das lesões. A superfície articular da tíbia apresenta inclinação de 10 a 15° no sentido pósteroinferior. O platô medial apresenta superfície côncava; e o lateral, convexa. Ambos são recobertos por 3 a 4 mm de cartilagem hialina. O conhecimento de toda a complexa estrutura ligamentar dessa região é fundamental, visto que a associação de fraturas com lesões ligamentares não é comum. As relações entre a tíbia e a cabeça da fíbula também não podem ser esquecidas.
As fraturas do platô tibial correspondem de 1 a 8% das fraturas, sendo que a lesão do platô lateral é, no mínimo, duas vezes mais frequente do que a do medial. O risco de rigidez do joelho após tais fraturas é alto. Sempre que possível, a mobilização precoce deve ser instituída.
Mecanismo de trauma e classificação
Atualmente, a causa mais frequente de fraturas do platô tibial são os acidentes de trânsito. A lesão é causada por forças em valgo ou em varo associadas à compressão axial na maioria dos casos. Uma lesão ligamentar combinada está presente em 20% ou mais dos casos.
Várias classificações são apresentadas na literatura, mas, eventualmente, há algum tipo de fratura que não se enquadra com exatidão em qualquer uma delas. A classificação de Hohl (1984) revisada é uma das mais abrangentes. As fraturas são divididas em dois grandes grupos: com desvio mínimo (depressão ou deslocamento < 4 mm) e desviadas. Estas são subdivididas em seis categorias: compressão local, compressão fragmentada, depressão total, fragmentada, com borda e bicondilar (Fig. 65.28).
Outra classificação mais simples e também muito utilizada é a de Schatzker, dividida em cinco categorias (Fig. 65.29).
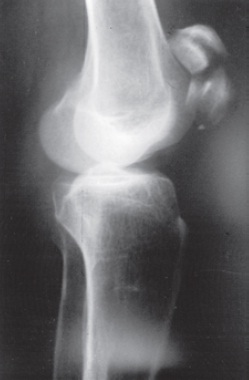
Fig. 65.25
Fratura da patela com lesão do aparelho extensor.
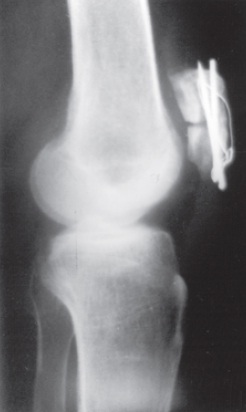
Fig. 65.26
Osteossíntese da patela pelo sistema AO.
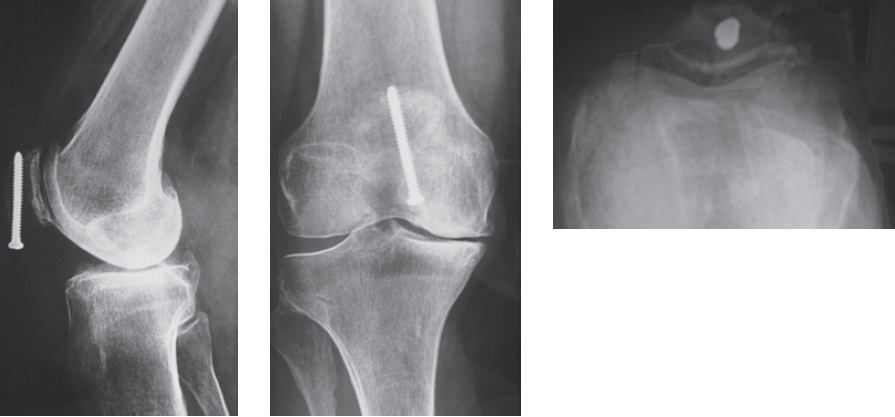
Fig. 65.27
Osteossíntese da patela com parafuso.
Diagnóstico
A dor, o edema e a incapacidade funcional do joelho, embora sejam características de diferentes lesões dessa articulação, também estão presentes nas fraturas do platô tibial. Deformidade e instabilidade articular costumam ser encontradas nessas fraturas e devem ser diferenciadas de lesões ligamentares. A presença de hemartrose com gotículas de gordura é sugestiva de fratura intra-articular, porém a radiografia é que fornece o diagnóstico definitivo da lesão.
O estudo radiográfico deve incluir, além do raio X de frente e de perfil, as incidências oblíquas interna e externa e, ainda, a de frente com inclinação caudal de 10o. Eventualmente, pequenas fraturas por compressão só podem ser identificadas por meio de RMN e cintilografia óssea. A TC axial computadorizada com reconstrução digital pode auxiliar no planejamento cirúrgico dessas fraturas. As radiografias em estresse, sob anestesia, informam sobre possíveis associações com lesões ligamentares. O diagnóstico de lesões que não aparecem no raio X não é incomum.
Tratamento
Ainda que muitos fatores interfiram na indicação do tratamento, tais como condição clínica do paciente, aspectos da pele, lesão arterial, fratura ipsilateral, entre outros, o principal fator a ser considerado é a ocorrência ou não de desvio dos fragmentos ou sua potencial instabilidade. O princípio de redução anatômica das fraturas articulares deve ser observado com rigor nas fraturas do platô tibial.
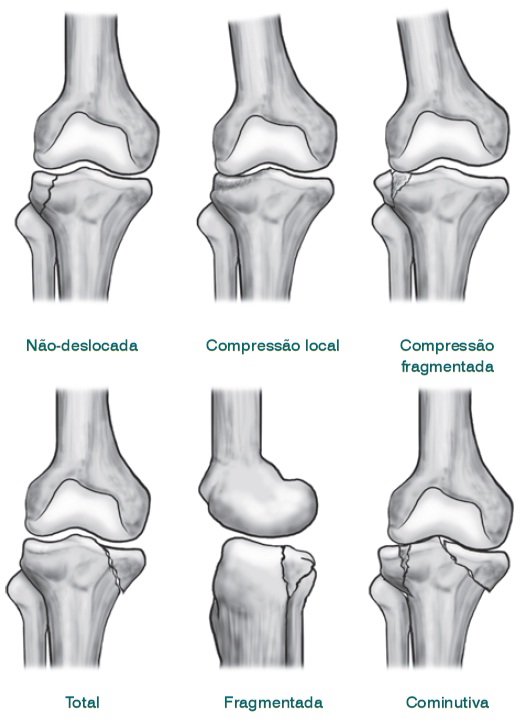
Fig. 65.28
Classificação de Hohl para as fraturas do platô tibial.
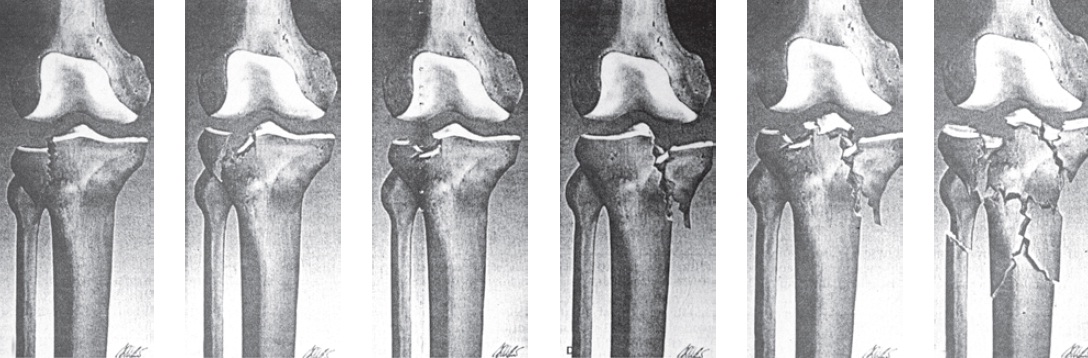
Fig. 65.29
Classificação de Schatzker para as fraturas do platô tibial.
O tratamento conservador está indicado nas fraturas sem desvio (< 4 mm) e na ausência de instabilidade importante da articulação. Imobilização com aparelho gessado ou órteses funcionais são suficientes nas fraturas estáveis. Após cerca de seis semanas da fratura, inicia-se a mobilização do joelho. O membro inferior deve permanecer sem carga, especialmente nas fraturas do platô tibial, por, no mínimo, 2 a 3 meses.
Nos demais tipos de fraturas, com desvio ou estáveis, a indicação de osteossíntese é melhor, uma vez que possibilita a obtenção de resultados anatômicos ou funcionais adequados. Alguns autores consideram que apenas as fraturas com mais de 10 mm de desvio merecem tratamento cirúrgico. A redução aberta e a fixação com parafusos convencionais canulados ou com porca e arruela podem ser usadas nas fraturas mais simples. Eventualmente, a luxação pode ser feita de maneira percutânea com auxílio de intensificador de imagem.
Algumas fraturas por afundamento e com alargamento do diâmetro condilar podem ser tratadas por meio de redução em mesa ortopédica com intensificador de imagens, fixação percutânea e controle artroscópico de redução intra-articular. Costuma-se utilizar essa técnica para fraturas do platô lateral.
O emprego de uma ou mais placas de apoio depende da maior complexidade da fratura. Um fator determinante do resultado do tratamento é a via de acesso escolhida. Nas fraturas mais complexas, deve ser sempre lembrada a possibilidade de levantamento da tuberosidade anterior da tíbia para melhor visibilização da superfície articular. A desinserção parcial dos meniscos também pode ser necessária para a redução dessas fraturas. Contudo, a preservação de tais estruturas é fundamental para o melhor resultado final e a longo prazo. Em depressões importantes (> 10 a 12 mm), deve-se sempre considerar a utilização de enxerto ósseo. Na reconstrução articular, é recomendável a realização de radiografias intraoperatórias antes da fixação definitiva, a fim de assegurar redução mais anatômica.
As fraturas com maior potencial de instabilidade devem ser fixadas, de preferência, com placas de apoio. Em todas as fraturas do platô tibial, é importante que se procure estabelecer o diâmetro normal da tíbia, para que suas relações com o fêmur sejam mantidas. Após a cirurgia, caso se tenha conseguido boa estabilização, a mobilização precoce deve ser instituída, embora se deva manter o membro sem carga por, pelo menos, oito semanas e com carga parcial leve até, pelo menos, 12 semanas.
Nas fraturas bicondilares com cominuição maior, o tratamento de escolha é a tração longitudinal com controle radiográfico periódico. Assim que se obter uma posição razoável, pode-se estimular a movimentação progressiva sob tração a partir da segunda ou da terceira semana da fratura. Em alguns casos, é possível tentar a reconstrução apenas da superfície articular por meio de osteossíntese mínima, suplementada pela própria tração ou fixação externa. A tentativa de redução aberta e fixação com placas costuma apresentar resultados insatisfatórios nessas fraturas. Após 4 a 6 semanas de tração, pode-se complementar o tratamento com aparelhos gessados ou órteses, sempre incentivando a movimentação periódica da articulação.
Referências
1. ABDALLA, R. J. Lesão parcial do ligamento cruzado anterior: história natural. 1994. 78 f. Tese (Doutorado) – Escola Paulista de Medicina, Universidade Federal de São Paulo, São Paulo, 1994.
2. HERNANDEZ, A. J. Correlação das propriedades biomecânicas dos ligamentos do joelho com seus parâmetros antropométricos. 1994. 162 f. Tese (Doutorado) – Faculdade de Medicina, Universidade de São Paulo, São Paulo, 1994.
3. HOHL, M. Fractures of proximal tibia and fibula. In: ROCKWOOD JR., C. A.; GREEN, D. P. (Ed.). Fractures in adults. 2nd ed. Philadelphia: Lippincott, 1984. p. 17-31.
4. NICHOLAS, J. A. The five-one reconstruction for anteromedial instability of the knee: indications, technique, and the results in fiftytwo patients. J. Bone Joint Surg. Am., Boston, v. 55, n. 5, p. 899-922, July 1973.
5. NOYES, F. R.; BARBER, S. D.; SIMON, R. High tibial osteotomy and ligament reconstruction in varus angulated, anterior cruciate ligament-deficient knees: a two-to seven-year follow-up study. Am. J. Sports Med., Baltimore, v. 21, n. 1, p. 2-12, Jan./Feb. 1993.
6. REZENDE, M. U. et al. A estenose do intercôndilo como fator predisponente à lesão do ligamento cruzado anterior. Rev. Bras. Ortop., Rio de Janeiro, v. 29, n. 5, p. 276-280, maio 1994.
7. WARRENL, F.; MARSHAL, J. L. The supporting strucutures and layers on the medial side of the knee; an anatomical analysis. J. Bone Joint Surg. Am, Boston, v. 61, p. 56-62, 1979.